病症:骨质疏松也能遗传?医生你没搞错吧

骨质疏松会遗传?
上海瑞金医院 张伟滨
主任医师 教授 博士生导师
中华医学会骨科学会委员
亚太区人工关节学会中国分会理事
华裔骨科学会理事等多项学术任职
骨质疏松和遗传有一定的关系,但是大多数的原发性骨质疏松的话呢,我们从现在角度来讲呢,就没有一个明确的跟遗传的一个相关性。
这是小编采访到张伟滨教授的时候,张教授的一番话,想必大家也会好奇,骨质疏松和遗传竟然有一定的关系?
本文科学严谨的讲述:
● 骨质疏松为什么和遗传有关系?
● 骨质疏松是怎么发现的呢
● 该如何预防与预测骨质疏松呢
本文共2113字 | 看完约需3分钟
骨质疏松为什么和遗传有关系?
我们来具体的回顾一下张伟滨教授的话:
骨质疏松和遗传有一定的关系,但是大多数的原发性骨质疏松的话呢,我们从现在角度来讲,就没有一个明确的跟遗传的一个相关性。
但是在我们临床研究过程当中发现,有些家属的话呢,是有可能由于某一种疾病,容易引起骨钙的丢失,那么这就是一种遗传性疾病,以后使得整个家族的人,都会比较早的走上骨质疏松这条路,那么这种情况下是有一定的遗传背景,但是真正一个很确切的遗传背景,我们到目前为止的话,还没发现。
小编试着简化下:也就是说,除了因自身骨骼老化产生的原发性骨质疏松外,还有可能因为遗传性疾病带来的钙质流失,而更早的产生骨质疏松。
据统计数据显示
骨质疏松症发病的原因有多种,其中最常见的是家族遗传,尤其是受母亲影响更大。据统计,妈妈患有髋部骨折或骨质疏松的,孩子的患病几率就很大。年轻患者的得病原因基本都是遗传。另一个常见原因是缺钙,而中国人的饮食普遍缺钙。
对于骨质疏松,很多人并不陌生,但大多都是一知半解,小编说,长期腹泻会得骨质疏松,你知道原因吗?你相信喝可乐会得骨质疏松吗?

都不清楚吧,其实对于骨质疏松,我们应该重新认识一下:
骨质疏松是怎么发现的呢
骨质疏松症的发现是基于「骨折」这一铁一般的事实的。
当越来越多的医生发现某个年龄段、某个群体有非常高的骨折发生率,他们不禁开始关注其背后的原因,通过调查他们发现这部分骨折高发的人群的骨骼普遍比较“松脆”,于是就用拉丁语词根 ‘porous’ 加上和骨骼相关的词根 ‘osteo’,组成了 ‘Osteoporosis’ 来给这类疾病命名,翻译过来就叫做「骨质疏松症」。

所以,从一开始「骨质疏松」的诊断标准就是通过「骨折风险」来定义的。根据具体部位,骨骼可以按照承重任务进行划分,如果说那些承重任务并不繁重的头骨、肩胛骨、肱骨等骨骼相当于一座桥的“扶栏”的话,那么那些需要支撑体重的骨骼比如股骨、骨盆、腰椎、跟骨等就相当于一座桥下面的“桥墩”,所以它们尤其禁不住「骨质疏松」这样一个“豆腐渣工程”。
举两个常见的例子
1
腰椎压缩性骨折
是最常见的「骨质疏松骨折」之一,也是老年人身高变矮、驼背伴有腰背刺痛很常见的原因(因为骨折不是暴力发生,所以往往拍片了才发现已经骨折了,再发现原来已经骨质疏松了)。

2
股骨颈骨折
主要因为年事已高的老年人不慎跌倒,本就疏松的“股骨颈”不敢重负的断裂。老人一旦发生股骨骨折,加上骨质疏松对骨折愈合的影响,他们将要面临2-3个月的卧床不起,这么久的卧床对于老年人来说是致命的,伴随着长期卧床,许多脏器都会逐渐出现功能退化,引起一系列后遗症状。


而在「骨折」发生之前定义出「骨质疏松」这样一个疾病,正是想通过及早发现而更早进行预防,防止「骨折」这一终点事件的发生。
DEXA骨密度检查
作为一个很重要的预测指标,骨密度检查带来的比较准确的「骨量评估」逐渐取代了「骨折风险」,作为「骨质疏松」确诊的定义,通过更加量化而客观的数值,我们就可以通过了解自己的骨密度处于哪个区间,来更科学的“未雨绸缪”,预防骨折的发生。
在医院里做的DEXA骨密度检查有一个专业名字,叫做「双能X线吸收法测定」(DXA, Dual-emissionX-ray Absorptiometry)。
DXA仪器会对工作台上的手臂或躯干的骨骼发射一束两种能量峰值的低剂量X射线,一个能量峰值主要被软组织吸收,而另一个主要被骨骼吸收。
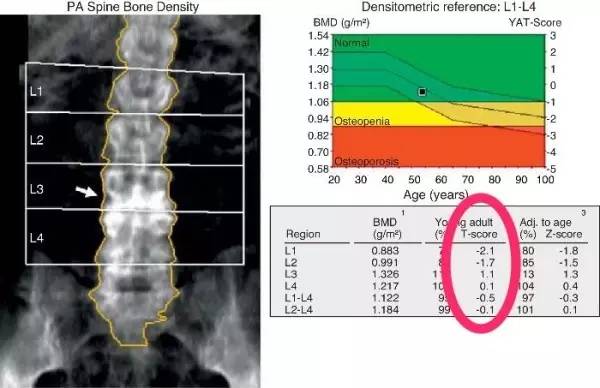
通过这个方法,可以很快从整个手臂或躯干的总量中减去软组织的部分,得到的就是骨的X线穿透性,计算机根据原始数据的处理,可以获得体脂含量、肌肉含量以及骨矿含量等「估计值」。骨矿含量(骨密度)(BMD, bone mineral density)被作为诊断「骨质疏松」的“金标准”,成为了非常重要的诊断标准,临床上通过这个参数来预测骨折风险,所以检查往往会针对骨折最常发生的部位:腰椎、髋部和手腕。
T-score
简单来讲,就是和年轻人比, 代表的是你的骨密度与30岁健康人相比的差距。
我们的骨密度大约在30岁时候达到峰值,之后基本都维持在这个数值。当骨密度从峰值开始下降,骨折风险就会随之上升。
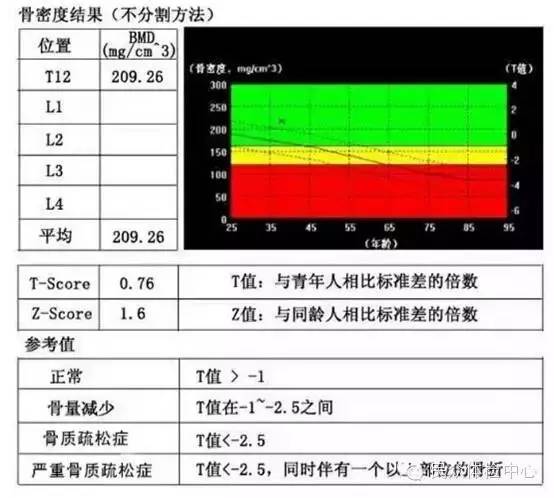
在结果报告中,T-score是评估骨密度最重要的一项参考值。
>-1, 骨密度正常
-2.5~-1,骨量下降(存在骨质疏松风险)
<-2.5,骨质疏松
回到我们的骨头,除了作为运动系统的「支架」,保护我们的身体,帮助我们运动以外,骨骼还是很重要的「内分泌器官」,虽然它们非常需要「钙」来维持骨骼的硬度,但是骨骼归根结底还是钙的“仓库”,为正常的生理功能提供足够的钙离子和酸碱平衡。
骨骼的内部结构
当把我们的骨头从中间一剖为二,可以看到左图这样的结构——光滑坚硬的「骨皮质」外壳、中空的「骨髓腔」以及两端如同蜂巢的「骨松质」。
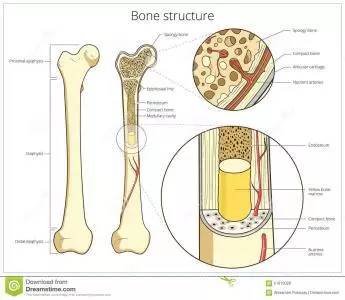
骨骼的骨松质和骨皮质,才是骨骼真正的承重结构,而在他们之上生活着三种细胞:它们是负责盖房子的「成骨细胞」、负责拆房子的「破骨细胞」以及作为老板调度工程的「骨细胞」。
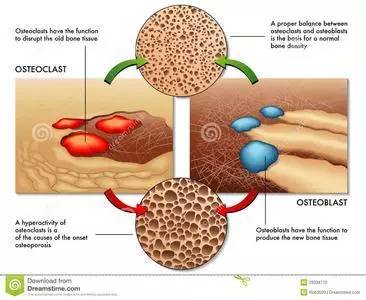
骨质疏松症说到底,还是这三个细胞之间配合出现了沟通的障碍,使得原有的「骨形成」和「骨吸收」的平衡被打破,「骨吸收」过度所产生的骨量下降。
据骨质疏松的发病原因,主要分为:
原发性骨质疏松:主要来自于年龄增大和妇女绝经期。
原因:绝经期妇女骨质疏松主要是因为雌激素的降低使得活性的破骨细胞更加起劲的“吃骨头”,并从骨头里带走很多钙,放进了血液里。
2
继发性骨质疏松:主要是因为激素类药物的副作用。
原因:激素类药物因为直接抑制了“维稳信号”,使得成骨细胞“消极怠工”,破骨细胞正常拆迁,而引起的骨量减少。
注:整个过程与工地原料「钙」的多少,几乎是毫无关系的。
骨质疏松性骨折病死率高
在天冷的时候,老年人穿的相对较多,行动不便,就有可能导致摔跤,或者雨天路滑导致摔倒。和老年人相比,年轻人摔倒后,因为骨头强度在,有抗跌打能力。但是老年人骨头脆,就容易发生骨折,所以我们也称骨质疏松性骨折为脆性骨折。
骨质疏松性骨折其实是一种病理性骨折,即骨头自身出了问题后受到外力的作用产生的骨折。骨质疏松一旦导致骨折,造成的病残率甚至病死率有所提升。
举例来说,髋部骨折后,一旦卧床时间长,就会出现很多并发症,比如肺部感染。虽说骨折本身最多只会造成残疾,但据资料统计,有五分之一的病人在骨折后由于并发症死亡。可见,预防骨质疏松尤为重要。
那么除了补钙这个误解之外,还有那些呢
喝咖啡会得骨质疏松吗
有不少调查表明咖啡因是有可能提高骨质疏松风险的,并且咖啡因的副作用还有:
失眠,头晕,增加流产风险,提高女性雌激素风险,利尿脱水,成瘾性,可能的钙流失等。
而好处是:
兴奋剂,暂时提高新陈代谢,提高耐力等。

所以从健康角度,如果不是特别需要短时间“打鸡血”的话,咖啡因是弊大于利的。但是咖啡不等于咖啡因,咖啡是很复杂成分的饮料,当然还有大量的牛奶(非速溶咖啡, 非espresso)。
所以咖啡本身是可以抵消利尿和钙流失这两个副作用的,因为其中牛奶的水分和钙足够补偿咖啡因那些副作用了。所以适量(1-2杯,咖啡因摄取在400mg以下)喝咖啡是不会导致骨质疏松的。
而速溶咖啡不含或者很少含牛奶的则无法有以上好处。最好的解决方案大概是:无因/低因咖啡。
喝可乐会得骨质疏松吗
小编时不时的会听到这样的说法,说天天喝可乐会导致骨质疏松。
可乐有什么特别之处,造成了这一说法呢
先看可乐的成分吧:
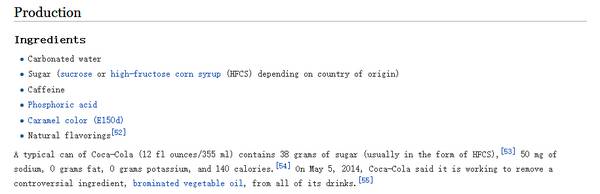
相比于其他饮料,可乐中Sugar「糖」和Caffeine「咖啡因」的含量是高的,一罐355mL的可乐含140卡路里。那会不会是咖啡因和糖的错?

好不容易查到一篇关于咖啡因和骨代谢的文章,也是说咖啡因与骨质疏松的关系也仅存在于流行病学的基础上。那现在可能只能归结于糖了,要知道,糖代谢和脂代谢对于骨代谢的影响现在是相对比较清楚的。

本身糖脂代谢不分家,持续的高糖摄入会造成脂肪的积累,而骨代谢中重要的成骨细胞和脂肪细胞都是来源于骨髓基质内的间充质干细胞,脂肪细胞的增多会造成成骨细胞的减低,从而影响成骨。
据此推论,长期大量摄入可乐对于骨质疏松发生率的影响应该主要和糖的持续摄入有关。
简单介绍一下骨质疏松的微创治疗:椎体成形术。
什么是椎体成形术呢
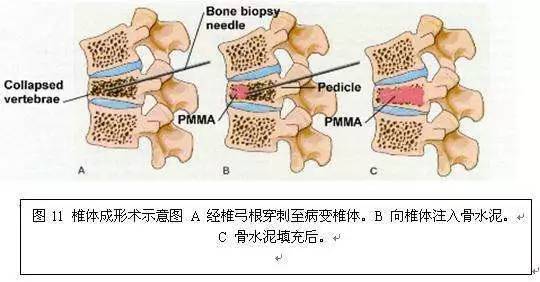
临床全称为经皮穿刺椎体成形术,简称「PVP」。
属于微创手术,是通过向病变椎体内注入骨水泥(聚丙烯酸甲酯,PMMA)或人工骨达到强化椎体的技术。

1984年由Deramond发明并首次应用,1987年法国医师Galibert首次应用于椎体血管瘤的治疗,1994年美国首次报道将PVP应用于骨质疏松性椎体骨折的治疗。
PVP的治疗流程
PVP通过在患者背部做一约2mm的切口,用特殊的穿刺针在X线监护下经皮肤穿刺进入椎体,建立工作通道,将骨水泥或人工骨注入椎体内稳定骨折椎体,防止进一步塌陷,明显缓解疼痛。
文献报道疼痛的缓解率为70%~95%。PVP手术时间约30分钟,术后24小时患者即可在外固定保护下离床恢复正常生活,减少了褥疮及肺炎等骨折卧床相关并发症的发生率。
PVP的疼痛缓解机制
可能是骨水泥在骨折椎体内的锚定,使骨质疏松椎体内微骨折得到固定,增加了椎体的稳定性,从而减少了对椎体内痛觉神经末梢的刺激。

另外还有可能是骨水泥聚合反应放热与毒性作用破坏了椎体内的神经末梢及炎性致痛因子,改变了椎体内微环境,降低了疼痛敏感性,阻断了疼痛介质生成,达到了止痛效果。
PVP的优势
有学者报道PVP即刻止痛有效率可以达到97%,疼痛评分从剧痛下降到轻度疼痛,患者总体满意率在80%以上。
我们自己的临床经验也同样证实PVP有相当惊人的早期止痛作用,可以说目前任何一种药物治疗都不能获得如此有效的止痛效果。
除此之外,由于患者早期活动,避免了长期卧床带来的诸如肺炎、褥疮、尿路感染等并发症和护理上的不便,避免了长期卧床导致骨量丢失从而出现的骨质疏松恶性循环。后期还可以预防椎体压缩和后凸畸形引起的背部疼痛、胃胀不适甚至直立困难等症状。
PVP的问题与解决
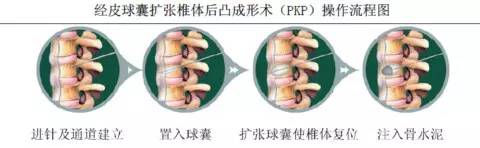
PVP无法恢复脊柱的正常高度,术后患者疼痛虽然缓解,但仍有可能出现驼背畸形。近年来开展的经皮穿刺椎体后凸成形术(PKP)通过在椎体内置入特制的工具(球囊等)可以恢复椎体的高度,维持患者脊柱的生理弧度。
说完了治疗该说说预防啦:
该如何预防与预测骨质疏松呢
骨质疏松的人群,现在越来越年轻化,讲预防之前,先说说:
为什么年轻人也会得骨质疏松
年轻人的骨质疏松多为继发性的骨质疏松。我们通常讲的骨质疏松都是原发性的骨质疏松,一般年轻人的生理状态都不会造成原发性骨质疏松。年轻人发生骨质疏松基本都有一定的病理基础,比如有代谢方面的问题,或者是免疫系统问题,长期服用激素后,会诱发骨钙的流失。
如何预防
1
补充维生素D帮助钙吸收
因为治疗有难度,骨质疏松最重要的还是需要预防。预防要从小做起,从年轻时做起。骨质疏松预防有两个非常重要的方面,一是补充维生素D,二是钙的吸收。从小补钙,上了一定年龄后更需要补钙,要保证骨骼对钙的需求。补钙需要维生素D的帮助,帮助对钙的吸收。通过补充来防治骨钙的流失。

2
增强户外运动
预防环节的另一个方面,就是要增强户外运动,通过锻炼来增加肌肉神经的协调性,从而防止摔倒。户外锻炼还可以增强骨头的受力性,从而加强骨头的强度。

3
多晒太阳
在户外运动时可以多晒太阳,皮肤当中有一种成分叫做7-脱氢胆固醇,7-脱氢胆固醇只有在太阳的紫外线照射后才会变成维生素D,这是人体内部产生的维生素D。
这样通过补钙、户外运动和晒太阳几个方面相结合可以有效预防骨质疏松。

如何预测
1
女性绝经年龄
女性绝经年龄十分关键,因这意味着骨质流失的开始。假如你在50岁停经,那你就比别人(正常平均绝经年龄54岁左右)早4年开始全身骨量流失,特别是卵巢早衰和子宫卵巢切除术后的女性,危险性更大。
2
年轻时的状态
年轻时体重是否偏轻、皮肤是否偏白、平时是否不爱运动、牛奶是否不喝等,这些均会影响骨密度。传统中国饮食中的钙元素(据统计400mg左右)是不可能达到推荐剂量的(800mg),所以牛奶是必不可少的。
3
遗传
骨量的70%受遗传影响,你父母如有骨折史,那你更要小心。
4
药物激素
药物如皮质醇激素(强的松等)对骨质流失影响很大,支气管哮喘、肾病综合症、类风湿关节炎等服用过激素治疗的患者都比正常人的骨密度低。
5
自身病症
糖尿病、甲状腺亢进、甲状旁腺亢进、生殖腺机能失调的患者也是骨质疏松的高发人群。
经评估后如果危险性大,就得到医院用专业的DXA机测定骨密度来确诊。以下小编再介绍一种比较简单的自我预测方法OSTA法。
OSTA指标由体重和年龄组成,能较好地区分亚洲人群的骨质疏松。
OSTA骨质疏松风险评估指标计算方法:
[体重(千克)-年龄]×0.2=数值取整数
<﹣4 为骨质疏松症高风险人群
﹣4~﹣1为骨质疏松症中等风险人群
>﹣1 为骨质疏松症低风险人群
脚扭伤也要打石膏,医生是不是搞错了
脚踝扭伤后的紧急处理和康复训练
半月板撕裂了,我还能扣篮吗
得什么病,得看穿什么鞋
膝盖积水什么颜色,病就是什么样的



